INTRODUCCION
La llamada “cara roja” constituye un verdadero reto para el dermatólogo ya que es un problema de difícil diagnóstico y tratamiento. Es mucho más frecuente en mujeres que en hombres y en la mayoría de los casos el enrojecimiento facial se debe a procesos dermatológicos que suelen estar bien establecidos (tabla 1). Estas causas se deben descartar mediante la historia clínica y las claves diagnósticas correspondientes.
Sin embargo siempre hay un grupo de pacientes en los que la causa no está suficientemente clara. Son pacientes que han acudido a varios dermatólogos y que no suelen tolerar gran parte del tratamiento facial, médico y cosmético, que se les prescribe. Suelen referir que no toleran los maquillajes y a veces ni siguiera el agua, con sensación de piel seca, de enrojecimiento y de ardor, que en ocasiones empeora con la exposición a la luz del sol, además del componente emocional que también suele ser importante y que acompaña con gran frecuencia a estos pacientes.
En función de todos estos síntomas, creemos que estos enfermos se podrían englobar en tres grupos:
Grupo 1
Se caracteriza por un eritema marcado, con o sin sensación de calor en la cara. Estos casos se podrían incluir dentro de la denominada Eritromelanosis Folicular de Cara y Cuello, descrita por Kitamura en 1.960 (1). Se trata de un enrojecimiento marronáceo, con algunas áreas de decoloración que afectan de forma simétrica las áreas maxilares de las mejillas y la zona preauricular. La piel afecta suele estar cubierta por una erupción papulosa fina y generalizada, lo que le da un aspecto granular y corresponde a una queratosis folicular, lo que suele ser un hallazgo casi constante. Sin embargo, para otros autores, este proceso no es más que una expresión más de la Queratosis Pilar Roja que había descrito Brocq en 1.890, como lesiones de color rosado, rojo brillante o rojo-marronáceas. Esta coloración es casi siempre más intensa que lesiones que se observan en los miembros (2). Por otro lado, Tanzer en 1.889 describió el Ulerythema Ophryogenes, como proceso que se inicia en la infancia con enrojecimiento de los párpados que se extiende hacia las mejillas, cuero cabelludo y a veces a los miembros superiores (3). Griffiths considera que Kitamura, Tanzer y Brocq habían descrito aspectos diferentes del mismo proceso (4) (Fig 1).
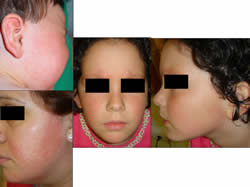
Fig 1. Variantes de Queratosis Pilaris. A. Queratosis pilar roja en un niño. B. Eritromelanosis folicular de cara y cuello. C. Ulerythema Ophryogenes.
El diagnostico diferencial habría que hacerlo con la Atrofodermia Vermiculada, la Eritrosis Pigmentaria Peribucal de Brocq, la Poiquilodermia de Civatte y la Melanosis de Riehl.
El tratamiento consiste en la aplicación de emolientes no grasos (“oil free”), mentol 1-4%, cosmética de camuflaje, apoyo psicológico y sesiones de dye laser o láser de colorante pulsado.
Grupo 2
Se trata de brotes de enrojecimiento facial o flushing marcado, con sensación de ardor facial e intolerancia a la mayor parte de los productos tópicos. Algunas veces, esta sensación se describe como dolor intenso de la piel. Este enrojecimiento o flushing sin edema, sugiere una actividad vasodilatadora directa y se debe diferenciar del síndrome carcinoide.
Este segundo grupo de pacientes con la cara roja es el más difícil de diagnosticar. Se han utilizado muchos términos para definir a esta afección, como Rosácea Vasomotora o Inestabilidad Vasomotora. Se pueden observar síntomas similares tras la administración de fármacos como nifedipino y ácido nicotínico, en las ingestas de alcohol y en el transcurso de algunas enfermedades sistémicas como la policitemia y el síndrome carcinoide.
Wilkin ha sugerido que los casos idiopáticos serían consecuencia de una respuesta vasodilatadora exagerada de los capilares faciales en respuesta a estímulos térmicos en el paladar duro y blando, pasando el calor de la vena yugular interna a la arteria yugular interna y desde ahí al hipotálamo (5). Sin embargo, también podría ser que estos pacientes estuviesen aquejados de una forma extrema de rosácea que David McGibbon denominó Eritrodisestesia Facial, lo cual es un término bastante descriptivo.
Se han propuesto diversos tratamientos, como la pimocida que no parece ser muy efectiva; la amitriptilina si existe una alteración de ansiedad marcada asociada; la terapia hormonal sustitutiva tampoco demostró su utilidad antes de que se abandonase. No existe un tratamiento anti-flushing realmente efectivo en el mercado en el momento actual.
Grupo 3
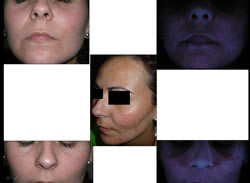
Se trata de pacientes que presentan una clínica a base de la combinación de signos de dermatitis seborreica, de rosácea y de acne, junto con otros varios hallazgos, lo que hizo que propusiese la denominación de Síndrome MARSH (Melasma, Acne, Rosácea, eczema Seborreico, e Hirsutismo) (Fig 2).
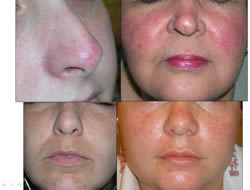
Fig 2. Eritrosis facial y rosácea. A. Localización nasal y perialar. B. Rosácea e hirsutismo de labio superior. C. Dermatitis seborreica discreta perialar, melasma difuso, hirsutismo leve de labio superior y escaso acné mentoniano. D. Seborrea fluente, eritrosis facial, signos de dermatitis seborreica perialar, hirsutismo de labio superior y acné perioral.
Estos pacientes presentan unas características clínicas muy típicas, que permitirían el diagnóstico diferencial de forma clara con los cuadros anteriores (Fig
3). A veces estos pacientes se han diagnosticado de Dermatitis Perioral pero este es un término bastante incompleto ya que en general suele haber la superposición de varios diagnósticos en el mismo paciente que varían de uno a otro o están presentes al mismo tiempo.
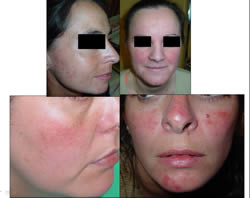
Fig 3. A. Dermatitis seborreica perialar, melasma difuso, hirsutismo de labio superior y área preauricular y acné difuso. B. Rosácea extensa e hirsutismo de labio superior. C. Eritrosis facial y dermatitis seborreica perialar. D. Rosácea en fase aguda y melasma e hirsutismo en labio superior.
El síndrome MARSH se caracteriza por la combinación de acné leve, por lo general del mentón, rosácea con sensibilidad facial y una discreta descamación furfurácea típica de la dermatitis seborreica (Fig 4). Las lesiones acneiformes suelen aparecer en dos triángulos delimitados por el ángulo de la boca, el pliegue descendente hacia la línea de la mandíbula y el punto lateral del mentón que podrían representar zonas de alta sensibilidad a los andrógenos. Con posterioridad, las lesiones se extienden para afectar toda la zona perioral, el pliegue naso-labial y de forma ocasional la región perioral completa (Fig 5).
Como tratamiento se ha propuesto evitar en general los esteroides tópicos, sólo se indican pulsos cortos de hidrocortisona o de corticoides no fluorados, administrar minociclina 100 mg/día durante 3-4 meses asociada a un tratamiento tópico siendo muy útil los imidazoles tópicos, las lociones o geles de clindamicina y la isotretinoína a bajas dosis (0.3 mg/kg) que es lo más efectivo. De los estrógenos tópicos no hay datos suficientes, aunque las primeras experiencias han resultado se prometedoras.
Fig 4. Síndrome MARSH. Melasma facial severo, acné perioral y dermatitis seborreica (control con luz de Wood)
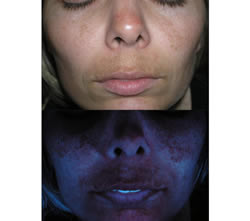
Fig 5. Síndrome MARSH. Rosácea nasal, dermatitis seborreica perialar, hirsutismo y melasma en labio superior.
La rosácea es una de las causas más frecuentes de consulta en Dermatología. Debido a su localización facial, este trastorno tiene una gran repercusión en la vida social y laboral de los enfermos, por las limitaciones y dificultades que crea en las relaciones tanto personales como profesionales.
Aún desconocemos muchos de los factores relacionados con su etiopatogenia y del mecanismo de acción de cada uno de ellos en el desarrollo de la enfermedad. Los avances en el conocimiento de los fundamentos fisiopatológicos de la rosácea nos permitirá desarrollar estrategias terapéuticas específicas, más efectivas para cada forma clínica.
Si hacemos un estudio retrospectivo de nuestros pacientes podemos poner en evidencia como en muchos de estos enfermos existe el antecedente de una dermatitis seborreica que puede actuar como factor favorecedor previo (Fig 6), al estimular el aumento de la vascularización y provocar una reacción inflamatoria crónica y recurrente en las mismas áreas afectadas por la rosácea . A los datos que sugieren cierta vinculación entre ambas entidades, (6), hay que añadir el hecho de que comparten determinados factores etiológicos y que de igual forma es relativamente frecuente la existencia de cuadros de rosácea que surgen como consecuencia del tratamiento de una dermatitis seborreica previa (7). En ese grupo podríamos incluir el síndrome de MARSH descrito por Griffiths (8).
Fig 6. Rosácea y dermatitis seborreica.
BIBLIOGRAFIA
- Kitamura K, Kato H, Mishima Y et al. Erythromelanosis follicularis faciei. Hautarzt 1960;9:391-393.
- Brocq L. Notes pour servir a l’histoire de la keratose pilaire. Ann Derm Syphiligr 1890;1:25-37, 97-133, 235-238.
- Taenzer P. Uber das Ulerythema ophryogenes. Monatshft Prakt Derm 1889;8:197-208.
- Griffiths WAD. The red face – an overview and delineation of the MARSH syndrome. Clin Exp Dermatol 1999;24:42-47.
- Wilkin J. Oral thermal-induced flushing in erythemato-telangiectatic rosacea. J Invest Dermatol 1981;76:15-18.
- Marks R. Rosacea, flushing and perioral dermatitis. In Champion RH, Burton JL Ebling FJ edts. Textbook of Dermatology. Oxford: Blackwell Scientific Publications, 1992:1851-1863.
- Antille C, Saurat JH, Lubbe J. Induction of rosaceiform dermatitis during treatment of facial inflammatory dermatoses with tacrolimus ointment. Arch Dermatol 2004;140:457-460.
- Griffiths W.A. The red FACE: an overview and delineation of the MARSH syndrome. Clin Exp Dermatol 1999;24:42-47.
Tabla 1. Procesos que cursan con eritema facial
| Dermatitis atópica Eczema seborreico Seboriasis Dermatitis de contacto alérgico Dermatitis irritativa Dermatitis de fotocontacto Rosácea Líquen plano Líquen plano actínico Síndrome carcinoide Sensibilidad al glutamato Rubeosis diabética Esteroides tópicos Toma de alcohol “Golpes del clima o de calor” Estenosis mitral Poiquilodermia de Rothmund-Thomsen Sarcoidosis Lupus eritematoso Dermatomiositis Pénfigo foliáceo Erisipela Hansenosis Linfoma Hemangioendotelioma Queratosis rubra facial de Brocq Ulerythema ophryogenes Eritrosis peribucal de Brocq Melanosis de Riehl Dermatitis perioral Eritromelanosis facial y del cuello |
Fuente://http://piel-l.org/blog/?p=289


0 comentarios:
Publicar un comentario